子宮頸がんの原因となるHPV(ヒトパピローマウイルス)の分類と感染率
近年、国内における子宮頸がんの発症者は約15,000人/年となっており、約3,500人が亡くなっています。20歳代〜30歳代の若い世代における発症者数はこの10年で2倍となりました。特に仕事、結婚、妊娠、出産など、女性にとって転換期となる20代後半から30歳代後半における発症者が急増しており、この世代の婦人科のがんとしては罹患率が最も高くなっています。
従来、子宮頸がん検診の公費負担は「30歳以上」を対象としていましたが、2005年に「20歳以上」と引き下げられたのは、子宮頸がんが20代の女性に増えていることに対する厚生労働省や医療関係者の危機感の表れとも言えるでしょう。
子宮頸がんの原因はHPV(ヒトパピローマウイルス)の持続感染です。HPVと子宮頸がんの発症の関係を証明したツア・ハウゼン博士(ドイツ)は、この功績によりノーベル医学・生理学賞を受賞しました(2008年)。
HPVは100種類以上もの遺伝子型が特定されており、現在でもその数は増え続けています。HPVは女性の外陰部をはじめ、男性の亀頭や陰茎、陰嚢、肛門周囲(男女共通)などの皮膚や粘膜に存在しており、セックスや類似性行為(オーラルセックスほか)などを介して子宮や口腔に生じた小さな傷口から感染します。
CDC(アメリカ疾病予防管理センター)の研究では、セックスの経験がある女性の約50〜80%以上はHPVに感染した経験があると推計され、感染自体は誰にでも起こりえるといえます。感染率だけを見ると非常に恐ろしく感じますが、HPVに感染した女性の約90%は、免疫力の働きによってHPVが排除されるため、がんを発症することはありません。
しかし、何らかの理由で残りの10%の人は感染が長期化(持続感染)し、さらに持続感染者の100人に1人くらいの割合が、数年から10年以上経ってから子宮頸がんを発症します。言い換えると、HPVに感染した人が子宮頸がんを発症する率は、約0.1%となります。
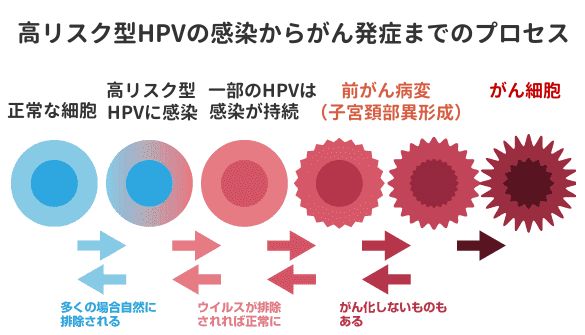
HPVはその発がん性によって「低リスク型」と「高リスク型」に分類されます。低リスク型HPVは、イボ、尖圭コンジローマなどの皮膚疾患や、再発性呼吸器乳頭腫症(RRP)などの原因となります。なかでも外陰部や膣、子宮頚部、尿道口、肛門周囲に複数のイボが現れる尖圭コンジローマは再発しやすく、治療も難しい厄介な性病です。尖圭コンジローマの90%以上はHPV6型と11型によるものです。
高リスク型HPVは子宮頸がんをはじめ、膣がん、外陰がん、肛門がん、陰茎がんなどの原因となり、13種類の型(16、18、31、33、35、39、45、51、52、56、58、59、68)があります。日本人の子宮頸がんに多く見られるのは、HPV16型と18型です。
HPVの検査は、子宮頚部の細胞を綿棒などで採取して、ハイリスク型HPVに感染していないかを調べます。どの型に感染いるのかがピンポイントでわかる検査方法もあります。
ワクチン接種の効果、副反応による「積極的勧奨の一時中止」について
子宮頸がんの原因となるHPV(ヒトパピローマウイルス)の感染そのものを防ぐことを目的に開発されたのが、日本でも接種が可能となったHPVワクチンです。
HPVワクチンには2つの種類があります。1つ目は、子宮頸がんとの関連がある「高リスク型」の16型と18型のHPV、および尖圭コンジローマと関連する「低リスク型」の6型と11型のHPVの感染を予防する「ガーダシル(MSD社)」です。2つ目は、16型と18型のHPVの感染を予防する「サーバリックス(グラクソ・スミスクライン社)」です。
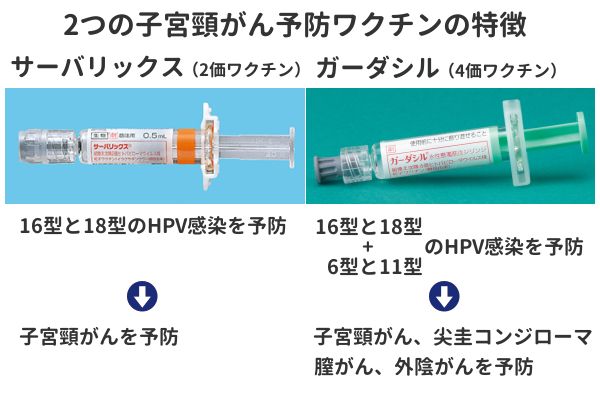
ワクチンを接種すれば、それぞれが対応する型のHPV感染はほぼ100%予防できるとされています。しかし、日本国内の子宮頸がんの約30%は16型、18型以外のHPVが原因に、そして尖圭コンジローマの約10%は6型と11型以外のHPVが原因となっているため、全ての感染を予防することはできません。したがって、ワクチンを接種した人でも後述する「子宮頸がん検診」の受診は必須となります。
HPVはセックスを主な感染経路としているので、初めてセックスを経験する前にワクチン接種を受けることで高い効果を期待できます。日本の若者の性行動に関する調査では、約40〜50%の若者が10代後半までにセックスを経験しているという結果が出ていますので、10代前半での接種が理想的です。国内における推奨年齢は小学6年生〜高校1年生相当の女子となっています。
ガーダシル、サーバリックスともに、上腕の筋肉内の注射によって接種を行います。いずれも3回接種しないと十分な効果を得ることはできません。中学1年生で初回接種を受け、間隔をあけて2回目、初回接種の6か後に3回目を接種します。これによりHPV感染の予防効果は約20年間持続すると考えられています。
副反応は、現時点では重大なものは非常に少なく、注射した部位の痛み、腫れ、発赤などの局所症状と、筋肉痛、関節痛、疲労などの全身症状が報告されています。全身症状は、偽薬を使用した臨床試験でも同様の訴えがみられたため、どこまでがワクチンによるものなのかは不明です。
テレビや新聞で報道された接種後の失神は、多感な思春期によく見られる「血管迷走神経反射」が原因で、ワクチンそのものが失神を引き起こしたものではありません。注射への恐怖心や接種前の極度の緊張、接種時の痛みなどによって、自律神経の働きが乱れるため、血圧や心拍数がさがり、その結果として脳への血流が不足して、失神や眩暈が現れるものです。
副反応で2回目の接種が中止となった例は約0.1%とされているので、副反応を心配して接種を見送るよりも、ワクチン接種によるHPVの感染予防効果の方が優る、というのが現段階での見解です。
しかし、ワクチンとの因果関係を完全に否定できない持続的な痛みがワクチン接種者に特異的に見られたため、厚生労働省は、発生頻度や原因等の適切な情報提供が可能になるまでの間、HPVワクチンの定期接種を「積極的に勧奨すべきではない」という通知を出しました(2013年6月)。
「積極的に勧奨すべきではない」という文言が意味するのは、自治体が接種対象者やその保護者に対して、接種を促すお知らせを各家庭に送付したり、ポスターやパンフレット等で接種を呼びかけることを一時的に中止しましょう、ということです。「定期接種そのものを中止すべき」という趣旨の通知が出たと誤解している人がかなり多いように思われます。
子宮頸がん予防ワクチンは従来通り、定期接種の対象となっていますので、上記のメリットと副反応によるデメリットをよく理解したうえで、「接種したい」と希望する女性は定期接種を受けることができます。
20歳になったら受診を!子宮頸がん検診の検査項目と重要性
HPV(ヒトパピローマウイルス)はセックスが主な感染経路となり、早ければ3年以内に「前がん状態」と判定される細胞異常が認められることがあります。

したがって、高校生で始めてセックスを経験した女性の場合、20歳で子宮頸がん検診を受診することは年齢的に早すぎるということはありません。実際、アメリカで展開された若者向けの子宮頸がん撲滅キャンペーンのキャッチフレーズは「初体験から3年経ったらがん検診を受けよう!」でした。
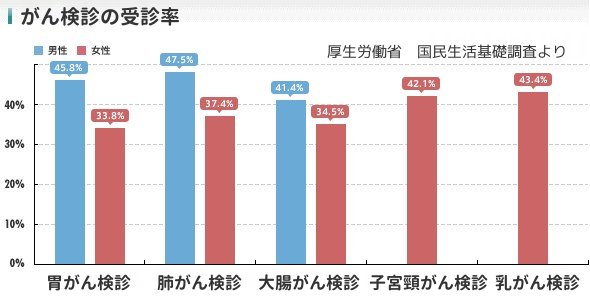
子宮頸がんを早期に発見するための検査体制と公費負担(無料クーポン券の配布など)が整備されているにもかかわらず、日本の子宮頸がん検診の受診率は、他の先進諸国が軒並み70%以上あるのに対し、42.1%と格段に低くなっています(2013年の国民生活基礎調査より)。発症者が急増している若い世代ほど受診率が低いのが、大きな問題です。
子宮頸がん検診の検査項目は、医師による問診、細胞診、内診、必要に応じてコルポスコープ診が行われます。検査自体に要する時間は5〜10分程度です。
問診
既往歴(過去の病歴や健康状態)、初潮年齢、妊娠・出産経験の有無、生理の状態、月経の状況、不正出血やおりものの異常、下腹部痛などの自覚症状の有無などを尋ねます。
内診
スカートをたくし上げて、下着を脱いでから内診台に上がります。医師はまず子宮頸部の状態を自分の目で確認(視診)した後に、膣内に膣鏡を挿入しておりものの状態や炎症の有無を観察します。次に指を膣内に挿入する内診で、子宮の大きさ、形状、位置、向きなどを診察します。必要に応じてコルポスコープ(膣拡大鏡)で子宮頸部の表面を拡大し、確認したりします。
細胞診
子宮頚部の表面と、子宮頚管と呼ばれる細い管の内壁を、綿棒やヘラで擦って細胞を採取します。採取した細胞を顕微鏡で観察することで、異常な細胞がないかを確認します。採取時の痛みはほとんどありません。
なお、国内の約50の市区町村では、細胞診と併せて、HPV(ヒトパピローマウイルス)の感染を調べる「HPV併用検診」を実施しています。前がん病変の発見率は細胞診単独で70〜80%ですが、HPVも一緒に調べることで、発見率はほぼ100%となります。
子宮頸がんも他のがんと同様に、早期の発見・治療を行なうことができれば、その後の人生に大きな可能性を残すことが可能です。進行期が0期(がんが表層の上皮細胞内にとどまっている状態)で発見できれば、5年生存率はほぼ100%です。この数字からも検診による早期発見の重要性がわかります。
子宮頸がん検診は、お住まいの市町村が実施している検診(20歳以上が対象)のほか、職場の定期検診、婦人科、レディースクリニック、人間ドックなどでも受診することができます。また、初産年齢の上昇のため受診者が増えているブライダルチェックの検査項目に組み込まれている医療機関もあります。
子宮頸がんの進行は一般的には遅いので、細胞の形態が異常変化する「前がん状態」から進行がんになるまで2〜3年ほどかかります。したがって、子宮頸がん検診は1年に1回の受診ではなく、2年に1回の受診が推奨されています。毎年受診しても、予防効果は2年に1回の受診と変わらないというのが、一般的な考え方です。
日本産婦人科医会では、上記の「HPV併用検診」で異常がなければ、3年に1回の頻度でも同じ予防効果があるとしています。
