40歳を過ぎたら受けたい乳がん検診の内容(視触診・マンモグラフィほか)
厚生労働省が発表した「人口動態統計(2015年)」のデータによると、日本人女性の12人に1人が生涯一度は「乳がん」を発症するとされています。現在、乳がんは女性に一番多いがんとなっており、1年間の罹患数(りかんすう:新たにがんにかかった人の数)は89,400人、死亡者数は13,800人(国立がん研究センター「2015年のがん統計予測」より)にものぼっています。

多くのがんは60歳代から患者数が増加し、高齢になるほど増える傾向にあります。しかし、乳がんは30歳を越えると患者数が増え始め、50歳前後でピークを迎え、その後減少するという特徴があります。
乳がんの発生には、女性ホルモンの「エストロゲン」が深く関係しており、エストロゲンの分泌レベルが高い状態が長年にわたって続くと、乳がんのリスクが高くなることがわかっています。
乳がんの危険因子としては、①初経(初潮)が早い、②閉経が遅い、③月経周期が短い、④初産の年齢が高い、あるいは出産経験がない、⑤授乳経験がない、期間が短い、などが挙げられますが、いずれも月経回数が多く、エストロゲンに晒される期間が長いという点で共通しています。
2015年は人気タレントの北斗晶さんが乳がんを発症し、手術で右乳房を全摘出したことを公表して、大きな反響を呼びました。このニュースの影響からか、各医療機関では乳がん検診を予約する同世代の女性が大幅に増えたということです。
また、某女性雑誌が読者を対象に"2016年に絶対やりたいこと"をアンケート調査したところ、「今年こそがん検診を受ける」という回答が上位にランクインしていました。
では実際、どれくらいの方が乳がん検診を受けているのでしょうか?国内では、乳がんの早期発見の大切を伝える啓発活動として、「ピンクリボン運動」が有名ですが、これまでのところ乳がん検診の受診率の向上に繋がっているとは言い難い状況です。
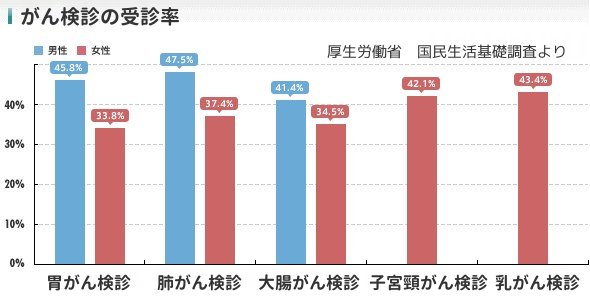
欧米の乳がん検診受診率が軒並み70%以上となっているのに対し、日本の乳がん検診の受診率(2013年)は43.4%と依然として低い状態にあります。
検診を受けない理由の最多は「仕事が忙しいので時間がない」となっており、以下「経済的に負担がかかるから」、「がんが判明するのが怖い」、「不安になった時は自分で医療機関に行って検査をするから」、「検査に伴う苦痛が嫌だから」と続いています。
現在、マンモグラフィをはじめとした画像診断の進歩によって、小さな乳がんでも発見できるようになりました。2cm以下の早期の乳がんなら90%は治るとされていますし、数ミリ程度の超早期で発見できれば、日帰りの簡単な乳房温存療法で完治します。乳がんは早期発見できれば、完治・生存率は高いにもかかわらず、上記のような理由で検診を受けないのは、非常にもったいないことです。
市区町村が実施する乳がん検診は、40歳以上の女性ならば公費負担によって500円~1,000円程度で検診が受けられますので、経済的な負担はほとんどありません。お住まいの市区町村によっては乳がん検診の「無料クーポン」を配布しているところもあります。
お仕事の都合でスケジュールが合わない方は、自由に乳腺科や乳腺外科などの医療機関を選んで乳がん検診を受けることができます。人間ドックのオプションとしてマンモグラフィなどを追加するのもよいでしょう。ただし、どちらも健康保険が適用されないため、検査費用は全額自己負担となります。
市区町村で実施される乳がん検診は、40歳以上を対象としており、2年に1回の受診が推奨されています。検査内容は問診および視触診、マンモグラフィまたは乳腺超音波(エコー)との組み合わせとなっています。各検査の簡単な特徴は以下の通りです。
問診および視触診
問診では妊娠や出産の経験、乳房のしこり、痛み、腫れ、乳頭から血が混じった分泌物が出ていないか、家族に乳がんになった人がいないかなど、乳がんの発症に関係のある項目が訊かれます。

視触診では、乳房の変形、乳頭の陥没、乳頭からの分泌物がないかを医師が観察します。そして、乳房に触れてしこりがないかを確認します。
以前の乳がん検診はこの視触診のみが行われていましたが、早期乳がんの小さなしこりは触診では発見が難しいこと、触診で発見できる大きさのしこりはがんがある程度進行してしまっているため、乳がん検診が死亡率の低下に結びつかない、などの理由で現在はマンモグラフィによる乳がん検診を原則としています。
ただし、マンモグラフィ等の画像診断では異常がなかったものの、視触診が乳がん診断の端緒となるケースが現在でも少なくないため、視触診の重要性は失われていません。
マンモグラフィ
エックス線撮影による乳房専用の画像診断装置です。乳房を上下から透明な板で挟むことで、乳房を薄く伸ばして撮影します。乳がんの初期症状である微細な石灰化(がん細胞によるカルシウムの沈着)を白く映し出すことができるため、がんの早期発見が可能です。

ただし、乳房の良性の病気(乳腺症など)でも乳がんと同じように白く映るため、精密検査を行わないと良性と悪性の区別ができないこともあります。特に母乳を分泌する「乳腺」という組織が発達している、あるいは乳腺が密集している若い女性はマンモグラフィは苦手としています。
マンモグラフィ検査はX線を使用するため放射線の被ばくが不安な方も少なくないと思います。マンモグラフィ検査を1回行うことによる被ばく線量は0.05~0.15ミリシーベルト(数値は国立がん研究センターより)と極めて低い線量になっています。成田‐ニューヨーク間を航行する飛行機に搭乗した場合、往復で0.2ミリシーベルトの自然放射線(宇宙線)を浴びるとされていますが、この数値よりも低い線量なのです。
この数字を見て、予定していた海外出張や海外旅行をキャンセルしたり、"早期退職"という言葉が頭に浮かんだ国際線のパイロットやCA(キャビンアテンダント)はいないと思います。
実際、「がんの発症リスクを上昇させることが科学的に解っている線量」は100ミリシーベルトです。マンモグラフィ1回の被ばく線量0.05~0.15ミリシーベルトですので、平均で0.1ミリシーベルトと換算しても1,000回分です。
したがって、このくらいの線量では確率的影響は生じないとされています。だからといって必要のないX線撮影を頻繁に行ってもいいというわけではありませんが、不必要に恐れることはないのです。
乳腺超音波(エコー)
診察台に横になった状態で超音波を乳房の表面にあてて、その反響によって乳房内の様子を画像化することで病変の有無を調べようという検査です。マンモグラフィのように石灰化した病変を発見することはできませんが、視触診では触れることができない数ミリ程度の小さなしこりを発見し、良性・悪性の診断をつけることができます。
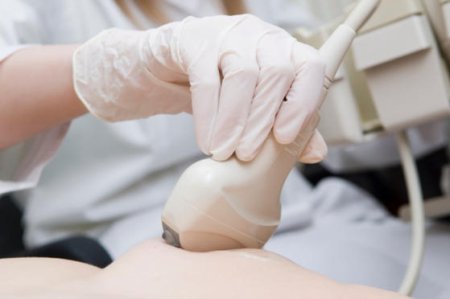
マンモグラフィが苦手としている、乳腺の発達した若い女性の乳房の検査に適しています。乳腺超音波はX線を使用しないため、被ばくの心配もなく何度でも検査を行うことが可能です。また、検査中に自分の乳房がどうなっているかを医師の説明を聞きながら、リアルタイムで観察できることも乳腺超音波の大きなメリットです。
大がかりな検査機器やスペースも必要とせず、手軽に実施できる乳腺超音波ですが、乳がん検診として実施した場合、死亡率の低下に寄与するという科学的な根拠は現時点では十分ではありません。そのため、40代の女性を対象に大規模調査が開始されました。
乳がん検診の結果は、市区町村の集団検診の場合は検査から10日~1ヶ月を目安として、自宅に文書を郵送するという形で通知されます。一方、ご自身で人間ドックや乳腺外科を選んで検診を受けた場合は、検査当日に担当医から説明があることがほとんどです。
1,000人の女性が乳がん検診を受けたと仮定した場合、「要精密検査」と診断されるんは75人くらいで、乳房から組織や細胞を採取する精密検査の結果、実際にがんと診断されるのは2~3人とされています。このように「要精密検査」となっても、必ずしもがんであるということではないので、慌てずに精密検査にのぞみましょう。
「要精密検査」という結果を通知されていながら、医療機関で精密検査を受けない人も毎年15%程度います。実際にがんがある人が精密検査を受けない場合、次の乳がん検診を受ける頃には「進行がん」となっている可能性が高く、治療を行っても「5年相対生存率」は低くなってしまいます。
乳がん検診を受ける際に押さえておきたいポイント
マンモグラフィをはじめとする画像診断は医師の読影技術が大きく問われます。市区町村が実施する乳がん検診は、実施医療機関に乳腺の専門医や認定医が在籍しているとは限りませんが、自己負担で任意の医療機関で検診を受ける場合、各医療機関のホームページなどを比較して、専門医・認定医が在籍している医療機関や、マンモグラフィ検診精度管理中央委員会から認定を受けている医療機関を選ぶことができるのが大きなメリットです。
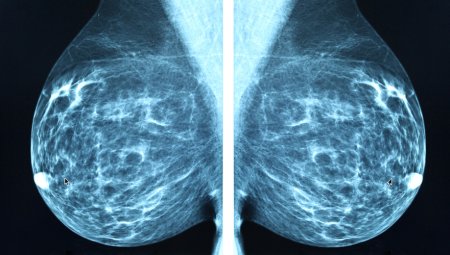
また、マンモグラフィは過去の画像との比較が大切です。同じ医療機関で定期的に検診を受ければ、過去の画像と見比べることで乳房の小さな変化を見逃さずに済むというメリットもあります。
なお「乳がんの手術件数が多い」=「画像診断の読影技術が高い」ということではありませんので、医療機関を選ぶ際にはその点は気をつけましょう。
市区町村の乳がん検診は40歳からとなっていますが、乳がん患者の増加が目立ち始める35歳前後での受診が望ましいという意見もあります。「1回乳がん検診を受けてがんは見つからなかったので、次回はパスしてもいいでしょ」では意味がありません。大切なのは定期的に検査を受けて、早期発見を心掛けることです。
「不安があるから検診を受ける」のではなく、「何も症状がないからこそ、検診で早期発見に努める」というのが、検診を受ける際の正しい姿勢です。
これまで見てきたように、乳がん検診は乳房のしこり、ひきつれ、乳頭分泌物などの自覚症状がない人を対象として、乳がんを早期発見するために行われますが、随分前から自覚症状があるにもかかわらず、「せっかくだから検診で調べてもらおう」と検診を受けにくる人もいます。既に乳房の自覚症状がある人は、検診ではなく乳腺科、乳腺外科などを早急に受診するようにしましょう。
乳がんは体の表面に近い部分に発生するため、自分の目で発見することができる数少ないがんの一つとなっています。「乳房のしこり」や「エクボのようなくぼみ」、「乳首からの分泌物」などの微妙な変化を見逃さないようにするためには、20歳を過ぎたら月1回のペースで乳房のセルフチェックを行い自分の乳房の形状や感触を把握しておきましょう。
特に気をつけたいのは「しこり」です。乳がんによるしこりは1cm程度の大きさになると指で触れてわかります。乳がんのしこりは硬くてゴツゴツしていて、乳がん以外の病気(下で別途解説)によるしこりは柔らかくて、触れるとよく動くのが特徴です。
自己検診は、乳房が柔らかく、痛みがない時期、生理が終わってから数日後に行うとよいでしょう。
慌てないで!乳がんと紛らわしい良性の病気でも「しこり」は見つかります
乳がんを早期発見するためには、20歳を過ぎたら「乳房の自己検診」を行うことが大切と書きましたが、乳房にしこりがあるからといってその全てが乳がんというわけではありません。乳がんと紛らわしい、しこりが見られる代表的な病気を以下に3つほど挙げてみました。
いずれも乳がんと関係のない良性の変化や腫瘍ですが、症状が酷い場合は治療の対象となります。医師の診察なしに自己判断で「これは乳がんではないよね」と決めつけるのは危険ですので、必ず乳腺科や乳腺外科などを受診しましょう。
乳腺症
女性ホルモン(エストロゲン、プロゲステロン)のバランスが崩れることによって、乳房のしこり、張りや痛み、乳頭から分泌物が出るなどの症状が現れます。20代半ば~40代の女性に多く見られます。
生理前に症状が強く現れる傾向にあり、生理が終わると自然に収まるのが大きな特徴です。したがって、生理と連動していないしこりや痛み、血が混じった乳頭分泌物は、乳がんの初期症状の可能性もあります。
乳腺炎
乳汁が乳腺内で停滞したり、細菌に感染したりすることで乳房に炎症を起こした状態です。産後の授乳期の女性に多く見られ、乳房のしこりのほか、痛み、赤い腫れ、膿が溜まるなどの症状が現れます。
乳腺のなかに停滞(うっ滞)した乳汁が原因のものを「うっ滞性乳腺炎」、細菌感染によるものを「化膿性乳腺炎」として分類されますが、前者は主に乳房のマッサージ、後者は抗生物質もしくは乳房を切開して膿を出して治療します。
乳腺線維腺腫
10代後半から40代に多く見られる良性の腫瘍です。一般的に乳がんのしこりは触れるとゴツゴツと硬い感触があるのですが、乳腺線維腺腫はしこりに触れるとコロコロと動く感じがするのが特徴です。
しこりの発生には女性ホルモンが関係しているため、閉経後には自然にしこりは小さくなっていきます。本人がしこりが気になったり、大きくならない限りは「経過観察」となります。
